Snažíte se "zadělat" na miminko, ale už to trvá moc dlouho? Příroda je neúprosná – podle statistik se v České republice potýká s neplodností zhruba 20 % párů, což není zrovna málo. Otěhotnět přirozenou cestou není vždy snadné a někdy je potřeba celému procesu trochu pomoci.
Věk prvorodiček rok od roku stoupá. Zatímco před čtvrtstoletím bylo novopečeným maminkám průměrně okolo pětadvaceti let, dnes budoucí rodičky zcela běžně atakují čtyřicítku. Až budeme bydlet ve svém… Až budeme mít dost peněz… Až procestujeme celý svět… Důvodů je celá řada, nicméně odkládání mateřských povinností bohužel výrazně zvyšuje riziko neplodnosti.
Když se to nepovede hned napoprvé, není potřeba se strachovat. Otěhotnět přirozenou cestou může trvat několik měsíců, a to i přesto, že jste s partnerem zcela zdraví. Na jeden menstruační cyklus připadá jedno vajíčko, které je možné oplodnit jen po určitou dobu. Je tedy dost možné, že se prvních pár měsíců “netrefíte“. Pravděpodobnost úspěchu není ani za optimálních podmínek vyšší než 25 % v každém měsíci.
Kdy se jedná o neplodnost?
Pokud se snažíte otěhotnět déle než jeden rok (máte nechráněný pohlavní styk alespoň 2x týdně), měli byste oba zvážit návštěvu lékaře. Výjimku tvoří ženy 35+ snažící se o miminko již 6 měsíců a ženy 39+ pokoušející se otěhotnět minimálně 3 měsíce.
Proč nemůžete otěhotnět?
Neplodnost může mít mnoho příčin. Se zvyšujícím se věkem ženy se snižuje kvalita a počet uvolňovaných vajíček, čímž se snižuje i šance na bezproblémové otěhotnění. Za posledních několik desítek let se navíc rapidně zvýšilo procento mužské neplodnosti.
Kromě věku a různých zdravotních potíží ze strany ženy i muže má negativní vliv na reprodukční systém také stres, kouření, drogy, sedavý životní styl, nevyvážená strava, genetika, nedostačující frekvence pohlavního styku, nadváha, podváha či nadměrné cvičení.

Proč?Protože, když partneři zjistí se něco děje, je to často až v okamžiku, kdy prožívají neúspěšné početí. A to už je skutečně pozdě. Důležitost důkladného vyšetření nelze podceňovat.“
Mgr. Lenka Pelechová
Nejčastější příčiny ženské neplodnosti
Schopnost ženy otěhotnět ze všeho nejvíc ovlivňuje její věk. Někdy však může stát za neplodností i závažné onemocnění.
Ovariální faktor neplodnosti
Ovariální faktor souvisí s nesprávnou funkcí vaječníků. Mezi nejčastější zdravotní komplikace patří například:
- Anovulace – během menstruačního cyklu nedochází k uvolnění zralého vajíčka z vaječníků, proto není ani žádná šance, aby došlo k jeho oplodnění.
- Předčasné ovariální selhání (POF) – důsledkem této poruchy je vymizení menstruace a neplodnost. POF postihuje asi 1 % žen před 40. rokem věku.
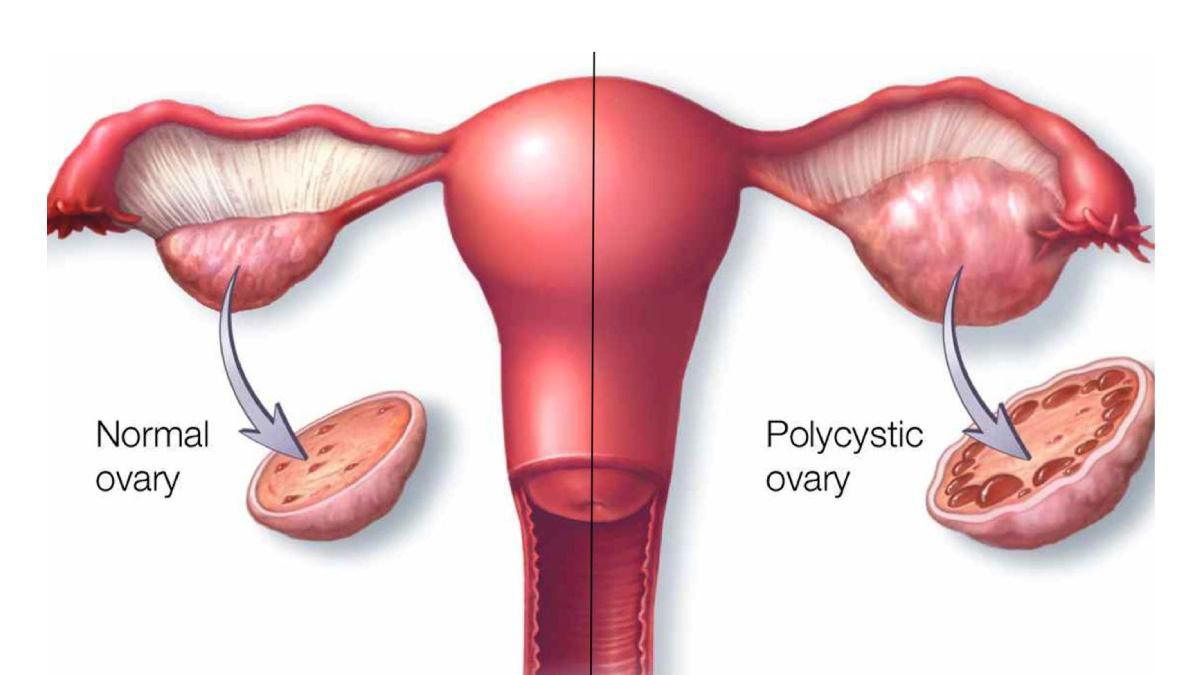
- Syndrom polycystických vaječníků (PCOS) – polycystické vaječníky způsobují nerovnováhu v produkci mužských a ženských pohlavních hormonů. Vaječníky jsou zvětšené a obalené shlukem velkých folikulů, které vznikají chronickou anovulací (nedochází k uvolňování vajíček a normálnímu menstruačnímu cyklu). Podle odhadů PCOS trápí 5 – 20 % žen v reprodukčním věku.
Tubární faktor neplodnosti
Tubární faktor neplodnosti souvisí s neprůchodností nebo úplnou absencí vejcovodů. V těchto případech se vajíčko nemůže dostat z vaječníku do dělohy a spermie se nemohou dostat k vajíčku. I při částečné neprůchodnosti vejcovodů hrozí, že oplodněné vajíčko zůstane ve vejcovodu a dojde tak k mimoděložnímu těhotenství.
Děložní faktor neplodnosti
Neplodnost mohou způsobovat různé patologické útvary v děložní dutině (polypy, myomy), srůsty (Ashermanův syndrom) nebo vývojové vady dělohy. Tyto stavy se většinou řeší operativně.
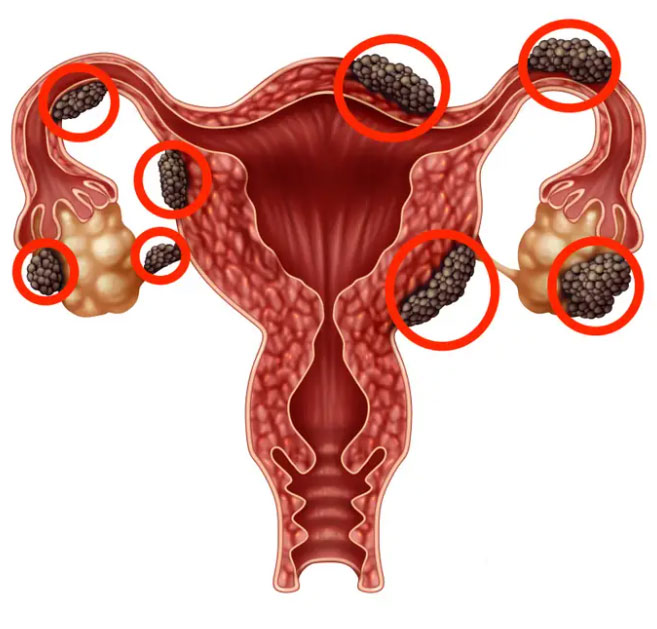
Endometrióza
Endometrióza patří mezi velmi časté gynekologické onemocnění, při kterém dochází k růstu endometria (částeček výstelky dutiny děložní) mimo dělohu, kde reaguje na změny během menstruačního cyklu. Endometrióza má na svědomí bolestivou menstruaci a pohlavní styk, bolesti v podbřišku a často i sterilitu.
Imunologický faktor neplodnosti
Imunologická neplodnost vzniká poškozením nebo dysfunkcí určitých přirozených bariér v těle ženy. V důsledku toho může docházet k útokům imunitního systému proti spermiím nebo dokonce proti tkáním samotného vajíčka.
Nejčastější příčiny mužské neplodnosti
Cesta spermie k vajíčku je náročná. Spermie na své cestě musí překonat vzdálenost asi 7,5 až 10 centimetrů. K oplodnění vajíčka sice stačí jen jediná, ale pokud muž neprodukuje dostatek zdravých spermií, lze jen stěží otěhotnět přirozenou cestou.
Testikulární příčiny (poruchy spermií)
Neplodnost mužů může vznikat po zánětech, operacích, úrazech, onkologické léčbě, užívání návykových látek nebo steroidů. Neblahý vliv na spermie může mít i pracoviště – v posledních letech bylo identifikováno několik toxických látek, které ovlivňují mužskou plodnost.
Poruchy spermatu rozdělujeme na:
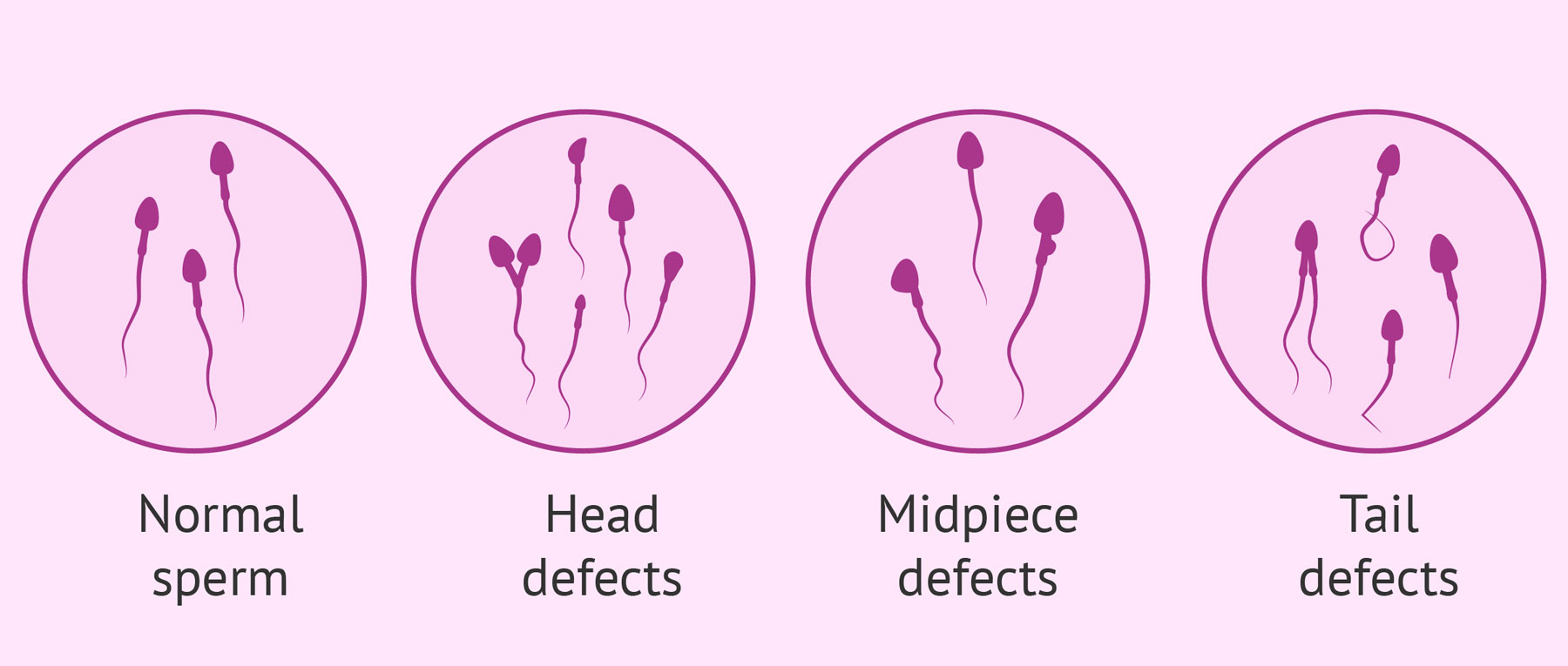
- Nízký počet spermií – méně než 15 miliónů spermií na jeden mililitr ejakulátu.
- Špatná pohyblivost spermií – spermie nejsou schopny se dostat k vajíčku a oplodnit ho.
- Špatný tvar spermií – spermie nemají správný tvar a nedokážou proniknout do vajíčka.
- Nepřítomnost spermií v ejakulátu – příčinou je chybějící produkce spermatu nebo porucha jejich transportu.
Anatomické příčiny
- Varikokéla – onemocnění narušující cévní zásobování varlat. Kvůli pomalejšímu průtoku krve pak dochází ke zvýšení jejich teploty (cca o 0,6–0,8 °C), což ovlivňuje nejen kvalitu a počet spermií, ale i výživu varlat.
- Nesestouplé varle – ve většině případů je tato vada vrozená a pokud se včas nevyřeší, může hrozit poškození zárodečných buněk, což vede k neplodnosti.
- Retrográdní ejakulace – stav, při kterém nevychází semeno z penisu, ale dostává se do močového měchýře.
VÝUKA: Je na vině nedostatek testosteronu? Přečtěte si článek Jak zvýšit testosteron a jak udržet jeho hladinu v rovnováze.
Prevence neplodnosti

Dále je také potřeba mládež vzdělávat. Informovat je, jak si co nejdéle plodnost uchovat. Je důležité, aby dívky/ženy věděly, že pokud kouří, snižují si svoji ovariální rezervu. Pokud se nebudou při pohlavním styku chránit, mohu se nakazit pohlavní chorobou, v jejíž neléčeném důsledku mohou být neplodné. A také, že interrupce není antikoncepce, a pokud zvolí užívání hormonální antikoncepce, je to pouze dočasné řešení, jak neotěhotnět."
Mgr. Lenka Pelechová
Vyšetření neplodnosti
Jak zjistíte, že je s vaším rozmnožovacím systémem něco v nepořádku? Jedině u lékaře. Diagnostika neplodnosti zahrnuje veškerá vyšetření, jejichž cílem je odhalit možné příčiny neplodnosti, přičemž je nutné, aby diagnostiku podstoupili oba partneři. O základní vyšetření ženy se postará gynekolog, muž by měl navštívit androloga. Komplexní diagnostiku je možné absolvovat i v centru asistované reprodukce.
Diagnostické metody při vyšetření ženy
- Palpační gynekologické vyšetření + ultrazvukové vyšetření malé pánve – zjišťuje stav vaječníků, velikost a tvar dělohy, výšku a kvalitu děložní sliznice, růst folikulů, přítomnost cyst nebo endometriózy.
- Hormonální vyšetření - provádí se pomocí krevních testů, a to vždy s ohledem na fázi menstruačního cyklu. Hormonální profil stanovuje hladinu hormonů (FSH, LH, Estrogen, Progesteron, Prolaktin, Testosteron, SHBG a AMH).
- Vyšetření dělohy a vejcovodů – vyšetření zjišťuje průchodnost či neprůchodnost vejcovodů a zobrazuje tvar dutiny děložní.
- Hysteroskopie – umožňuje vizualizaci děložní dutiny a provedení různých výkonů (biopsie sliznice, odstranění polypů, srůstu apod.)
- Laparoskopie – umožňuje prohlédnout břišní dutinu a ověřit průchodnost vejcovodů.
- Genetické vyšetření – toto vyšetření se doporučuje po opakovaných spontánních potratech a neúspěšných pokusech o umělé oplodnění.
- Imunologické vyšetření – zjišťují se protilátky proti spermiím, vajíčkům a embryím a antifosfolipidové protilátky. V případě opakovaných potratů a neúspěšném umělém oplodnění se provádí vyšetření buněčné imunity (NK cells).
Diagnostické metody při vyšetření muže
- Vyšetření spermiogramu – vyšetření mužské neplodnosti vychází vždy z analýzy ejakulátu. Jedná se o zcela prvotní vyšetření, bez kterého nemá význam provádět jakákoliv další vyšetření (včetně vyšetření plodnosti ženy).
- Genetické vyšetření – hledají se genetické příčiny poruch tvorby spermií či jejich funkce.
- Andrologické vyšetření – stanovuje se zdravotní stav varlat, nadvarlat i prostaty.
- Hormonální vyšetření – sledují se hladiny hormonů (FSH, LH a testosteronu), které pomáhají určit, jak je porucha neplodnosti závažná.
- Imunologické vyšetření – ukazuje imunologickou odezvu organismu.
Jak probíhá spermiogram?
Čeká vás spermiogram? Není se čeho děsit. Sperma se odebírá masturbací do sterilní nádobky po dvou až třídenní pohlavní abstinenci. Pokud má muž s odebíráním vzorku problém, může mu v odběrové místnosti asistovat partnerka, nebo je možné vzorek přinést z domova (v označené nádobce a po předchozí domluvě).
Při spermiogramu se stanovuje především objem, pH, zkapalnění, počet spermií, pohyblivost a tvar spermií. Další vyšetření mohou hodnotit míru poškození DNA , oxidativní stres spermií nebo počet nezralých spermií v ejakulátu.
Jak páry prožívají to, že nemohou počít přirozenou cestou?

,,Nejprve je to šok. Prožívání nedobrovolné bezdětnosti je v současnosti stále řešena páry převážně v rovině medicínské. Především ženy, ale i muži, vnímají svoji situaci jako beznadějnou, mívají strach z budoucnosti, hněvají se na okolí a nepřízeň životního osudu, a v jejím důsledku se tak cítí od svého okolí izolovaně. Lze tedy konstatovat, že neplodnost představuje pro partnery vážnou dlouhodobou psychickou zátěž s přesahem do všech oblastí jejich života. Východiskem a konečným řešením jejich složité situace bývá buď změna postoje partnerů k bezdětnosti, rozhodnutí se pro jednu z variant náhradní rodinné péče nebo nejlépe, pokud žena otěhotní. Bez rozdílu, zda k početí dojde přirozeně nebo s pomocí metod asistované reprodukce.
Některé neplodné páry jsou schopny situaci zvládnout, přijmout ji a přeorientovat svůj život jiným směrem. Většina párů má však s přibývajícími neúspěchy značné problémy a bez podpory a pomoci odborníků se neobejde.
Partneři často očekávají, že když se pokusí založit rodinu, bude to jejich radostné období a vzrušující začátek další kapitoly v jejich životě. Když jsou snahy o početí měsíc po měsíci neúspěšné, pocit zábavy a vzrušení vystřídají pocity strachu, viny, hanby nebo hněvu. Pokud se navíc neplodnost stane součástí léčby, dochází rychle k pocitu ztráty vlastní strategie, která najednou přestane být soukromou, osobní, intimní, a především nelékařskou záležitostí. Tedy přirozenou a takovou, v kterou doufali od prvního rozhodnutí počít dítě.
Pro partnery, kteří zápasí s neplodností, může být obtížné účastnit se oslav nebo aktivně si užívat těhotenství a rodičovských radostí jejich blízkých přátel nebo členů rodiny. Stejně těžké je, když ostatní sdílejí radostnou novinu nebo hovoří o těhotenství nebo rodičovství. Může to v nich vyvolat pocity žárlivosti, hněvu nebo smutku. Takové pocity pak mohou být vnímány jako selhání a jeví se v rozporu s tím, jak by se člověk "měl cítit a být schopen reagovat". To vše u nich vyvolává pocity hanby nebo viny. Protože pro ně nejsou a nemohou být "tím nejlepším" přítelem, sestrou atd.
Partneři, kteří se potýkají s otěhotněním, se mohou potýkat se ztrátou kontroly nad důležitým životním cílem. Těhotenství (založení rodiny) byla jedna z jejich prvních společných výzev, které dotyčný pár/osoba nedokázala vyřešit ještě "tvrdší nebo chytřejší" prací. A to je velmi náročné pro identitu schopného a úspěšného člověka. Tento pocit může vést k pocitu "naučené bezmocnosti", protože jeho opakované úsilí nemá kýžený dopad na vytoužený výsledek – jejich dítě.
Mgr. Lenka Pelechová
Umělé oplodnění je nadějí pro neplodné páry
Pokud u ženy nebo muže, nebo dokonce u obou, lékaři zjistí neplodnost, není to důvod k panice. Asistovaná reprodukce neboli umělé oplodnění pomáhá zajistit vlastní děti párům, kterým se to nepodařilo přirozenou cestou. Metody asistované reprodukce zahrnují veškeré lékařské postupy, při kterých dochází k manipulaci se zárodečnými buňkami nebo s embryi, včetně jejich uchovávání.
Víte, že? V České republice se díky asistované reprodukci rodí zhruba 4 % dětí ročně. Za 15 – 20 let může být pomocí umělého oplodnění počata až polovina všech dětí.
Podmínky umělého oplodnění
V ČR určuje podmínky umělého oplodnění zákon č. 227/2006 Sb. Podle něj musí asistované reprodukci předcházet vyšetření, která stanoví závažnost příčiny neplodnosti. Legislativa dále uvádí, že je možné přistoupit k léčbě pouze heterosexuálních párů, kteří nepřesáhli maximální stanovený věk ženy (maximálně 49 let).
Česká legislativa neumožňuje umělé oplodnění bez souhlasu partnera, přesto existují specializované kliniky, které ženám mohou zprostředkovat oplodnění na klinikách v zahraničí.
Od roku 2015 platí novela zákona o veřejném zdravotním pojištění, podle které je ženám hrazeno umělé oplodnění v případě neprůchodnosti vejcovodů, věková hranice je však 18 – 39 let. Cena pro samoplátce se pak odvíjí podle metody umělého oplodnění a reprodukční kliniky.
Metody umělého oplodnění
Otěhotnět lze třemi základními způsoby – IUI, IVF a ICSI. Lékaři s vámi vždy proberou konkrétní situaci a doporučí nejlepší postup. V praxi jsou vždy nejprve použity jednodušší postupy, v případě neúspěchu se přistupuje k složitějším řešením.
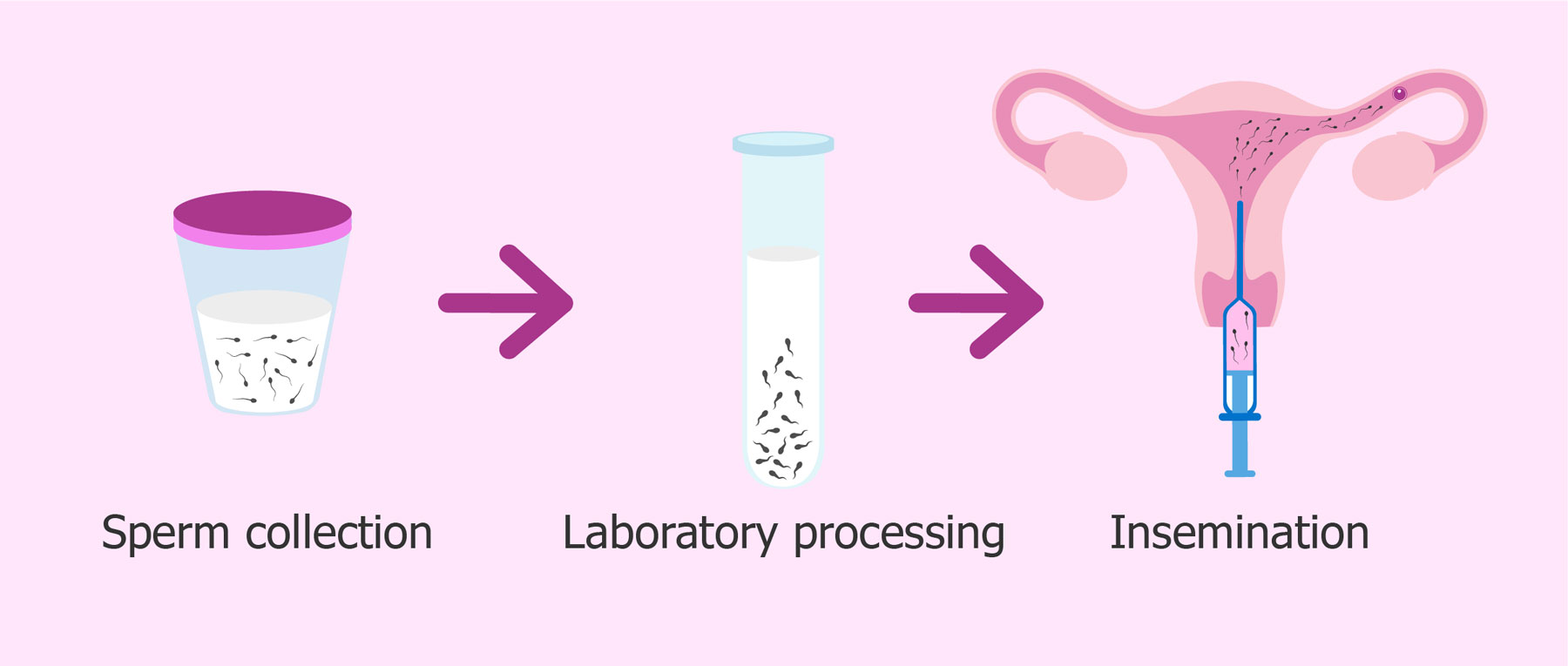
Intrauterinní inseminace (IUI)
Intrauterinní inseminace (IUI) je nejjednodušší metoda asistované reprodukce, která pomáhá spermiím dostat se k vajíčku. V praxi to znamená, že lékař pomocí plastového katetru zavede spermie přímo do dělohy. Podmínkou jsou však zdravé spermie u muže, průchodné vejcovody a ovulace u ženy.
Úspěšnost této metody se pohybuje mezi 10 – 15 % v rámci jednoho pokusu. Pár může podstoupit několik cyklů IUI a v případě, že nedojde k otěhotnění, lékař zpravidla doporučí účinnější metodu léčby IVF.
Oplodnění In Vitro (IVF)
Pomocí metody IVF jsou vajíčka oplodněna spermiemi mimo tělo. Proces začíná hormonální stimulací ženy, která je nutná pro získání většího počtu vajíček. V den oběru vajíček také probíhá odběr spermatu (pokud je semeno od partnera či dárce již uschované, dochází k jeho rozmrazení), následně jsou vajíčka oplozena a kultivována mimo tělo ženy. Teprve až po několika dnech labolatorní kultivace se nejlepší embryo přenese do dělohy (zbylá embrya lze zamrazit pro další léčbu v případě neúspěchu).
V prvním cyklu IVF otěhotní zhruba 40 – 50 % žen (nad 40 let věku ženy procento úspěšnosti klesá).
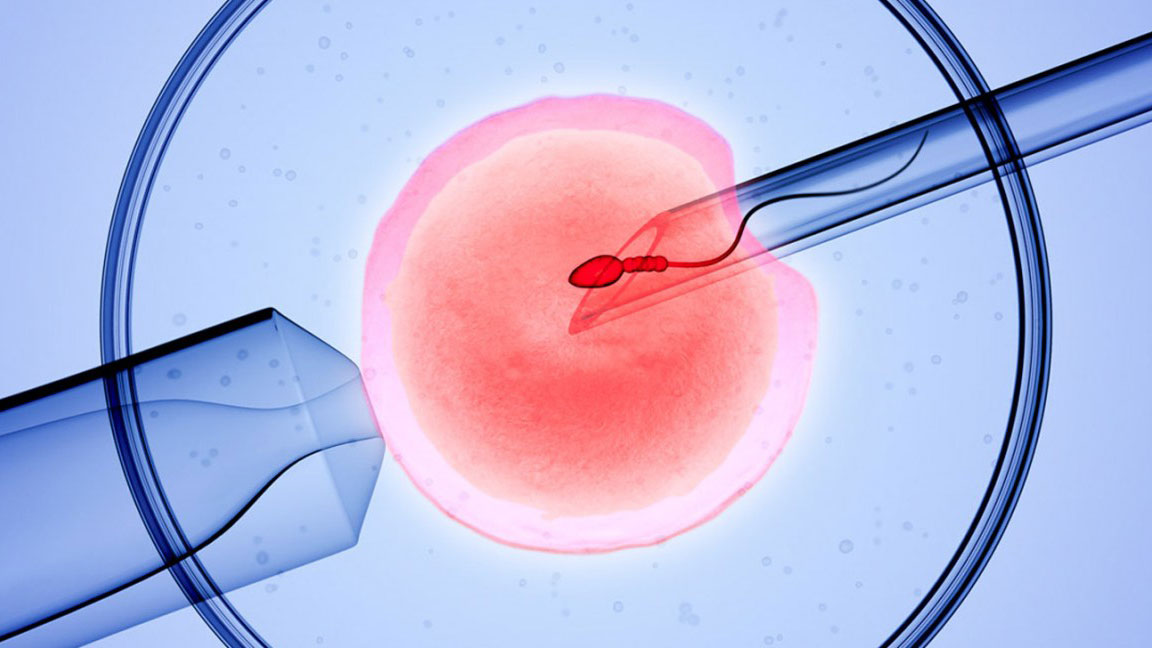
Injektace spermií (ICSI)
Injektace spermií (ICSI) patří mezi nejmodernější a nejspolehlivější způsoby umělého otěhotnění. Metoda spočívá ve výběru jedné kvalitní spermie, která se vpraví do cytoplazmy zralého a oplození schopného vajíčka.
Tato metoda je nevyhnutelná za předpokladu, pokud má muž nekvalitní sperma (nízký počet, špatná morfologie, nízká pohyblivost). Metoda ICSI se doporučuje ženám s nízkým počtem získaných vajíček a po neúspěšném cyklu IVF nebo po opakovaných potratech v předchozích cyklech IVF.
Zrození života metodou ICSI po mikroskopem (zdroj: Fertility Associates, youtube.com)
Dárcovství pohlavních buněk plní rodičovský sen neplodným párům
Na kliniky reprodukční medicíny se stále častěji obracejí páry, které nemohou počít dítě z vlastních pohlavních buněk. Dárcovský program jim však umožňuje vytouženého snu dosáhnout.
V České republice je dárcovství legislativně založeno na dobrovolnosti a solidárnosti. Není povoleno cílené darování (např. sestře nebo kamarádce) a legislativa neumožňuje, aby dárcovství bylo hrazeno. Reprodukční kliniky však vždy poskytují přiměřenou kompenzaci nákladů spojených s darováním.
Proč se stát dárcem buněk?
Kromě dobrého pocitu získáte spoustu cenných informací. V rámci darovacího procesu totiž podstoupíte komplexní zdravotní vyšetření, které vám prozradí informace o vašem zdravotním stavu a plodnosti.
Kdo se může stát dárcem vajíček nebo spermií?
Darovat vajíčka nebo spermie můžete za předpokladu, že:
- máte dobrý zdravotní stav
- se ve vaší rodině nevyskytuje žádné genetické nebo psychiatrické onemocnění
- netrpíte vážnou psychickou poruchou a neužíváte léky předepsané psychiatrem
- nemáte pohlavně přenosnou nemoc
- pravidelně nekonzumujete drogy a alkohol
- pravidělně nekouříte
- máte ukončené středoškolské vzdělání
Darování vajíček
- Věková hranice pro dárcovství: 18 až cca 33 let (záleží na klinice)
- Průměrná finanční kompenzace: cca 25 000 kč
- Rizika: při darování vajíček hrozí určitá rizika, která je nutno brát v potaz. Jedním z nejčastějších rizik je ovariální hyperstimulační syndrom, který vzniká nadměrnou reakcí vaječníků na hormonální stimulaci.
Darování spermií
- Věková hranice pro dárcovství: 18 – 35 let
- Průměrná finanční kompenzace: cca 2000 kč za jeden odběr
- Rizika: žádná
Social freezing – uchovejte své buňky “na potom“
Social freezing je preventivní zmrazení vlastních zdravých vajíček či spermií pro budoucí použití.
- Vajíčka – vydrží až 12 let, 95 % vajíček zmrazení přežije
- Spermie – vydrží až 20 let, 80 % spermií zmrazení přežije
Zamrazení vajíček nebo spermií je vhodné pro osoby, které:
- musí rodičovství z nějakého důvodu odkládat
- čeká je onkologická či jiná závažná léčba, která může ovlivnit schopnost reprodukce
- provozují rizikové sporty nebo zaměstnání
- pohybují se v prostředí se zvýšenou hladinou škodlivých látek
Reprodukční kliniky v ČR
Česká republika je velmocí asistované reprodukce. Díky odbornému zázemí, špičkovému vybavení a dostupným cenám se naše končiny staly vyhledávanou lokalitou zájemců o rodičovství nejen z Evropy.
Zatímco v roce 2007 u nás proběhlo zhruba 17 tisíc cyklů asistované reprodukce , v roce 2014 jich bylo už přes 30 tisíc. V důsledku toho dochází k rychlému nárůstu počtu klinik – zatímco před patnácti lety jich bylo 26, v roce 2014 se asistované reprodukci věnovalo už 42 klinik.
V každém kraji se asistované reprodukci věnuje alespoň jedno zařízení, největší výběr je pak v Praze a dalších velkých městech (Olomouc, Brno).
Kam za umělým oplodněním?
Centrum asistované reprodukce SANUS, s.r.o (Hradec Králové, Pardubice, Jihlava)
Centrum asistované reprodukce PRONATAL, s.r.o (Praha, Teplice, Karlovy Vary, České Budějovice, Kolín)
Centrum asistované reprodukce GENNET, s.r.o (Liberec, Praha, Londýn)
Centrum asistované reprodukce VFN Praha
Centrum asistované reprodukce 01 Brno
Kompletní seznam IVF center v České republice dle RAR (Registru asistované reprodukce) naleznete na stránkách České gynekologicko-porodnické společnosti ČLS JEP.
Mgr. Lenka Pelechová

Mgr. Lenka Pelechová absolvovala Vysokou školu aplikované psychologie v Terezíně a Pražskou vysokou školu psychosociálních studií. Od roku 2010 zabývá neplodností a asistovanou reprodukcí. V rámci své praxe poskytuje psychosociální poradenství, odborné konzultace, krizové intervence, mediaci a koučink.
V projektu Cesta za rodinou se věnuje přípravě párů na léčbu neplodnosti, asistovanou reprodukci a náhradní mateřství. Také věnuje pozornost rodinám, které prožívají ztrátu dítěte nebo paliativní péči. Více o její práci najdete na lenkapelechova.cz.
Použité zdroje
- Healthline.com – Everything You Need to Know About Infertility (co je neplodnost, základní informace)
- Gyncentrum.com – Příčiny neplodnosti (příčiny)
- Repromeda.cz – Vyšetření páru (vyšetření neplodnosti)
- Wikipedia.org – Asistovaná reprodukce (co je umělé oplodnění)
- Varta.org.au – Fertility treatment explained (metody umělého oplodnění)
- Wikipedia.org – Social freezing (co je social freezing)
- Ceskovdatech.cz – Asistovaná reprodukce je dostupnější a častější (reprodukční kliniky v ČR)